もくじ
乳児湿疹とは?
乳児湿疹とは、生後間もない赤ちゃんから1才くらいまでの乳児にみられる様々な湿疹の総称です。乳児湿疹の読み方は「にゅうじしっしん」と読みます。生後すぐ(新生児)から主として1才くらいまでの子供を「赤ちゃん」とも呼び、医学的には「乳児(にゅうじ)」と呼ばれます。生後2~3カ月以降は、母体から受け継いだホルモンの影響がなくなり、主に頬・顎周りを中心に乾燥が始まり、顔面を中心とした湿疹変化がしばしばみられます。
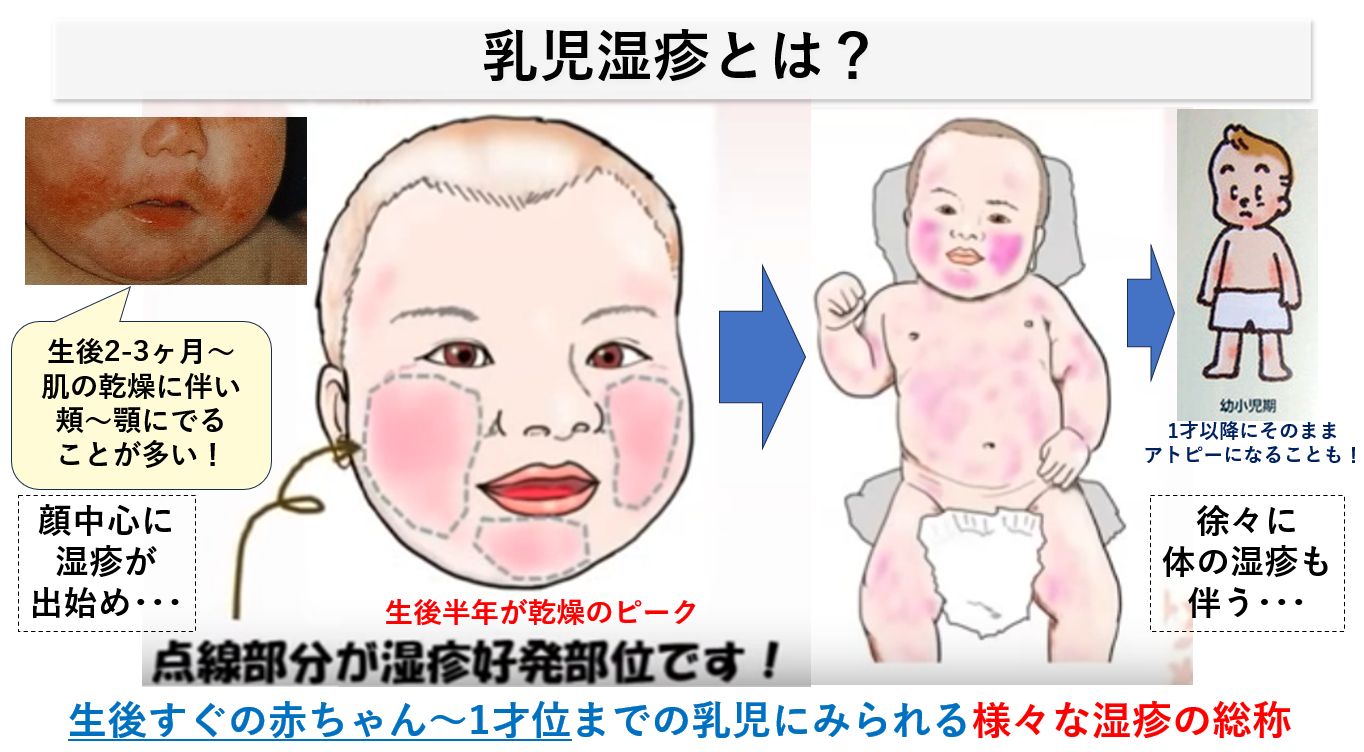
この乾燥状態は、離乳食のはじまる6カ月くらいにピークとなり、生後12カ月程度まで続きます。皮膚は「全身でひとつの臓器」とも云われ、適切な治療が行われないと、頭皮・体にも湿疹変化が広がる傾向があります。
乳児湿疹はなぜ出来るのか?
生後間もない新生児では、母体からのホルモンの影響で皮脂分泌が盛んな時期が生後1~2カ月あり、「新生児ざ瘡(にきび)、乳児脂漏性皮膚炎」など皮脂腺の活動が過剰となって生じる皮膚疾患となって現れます。一方で、生後2~3カ月以降に生じる「いわゆる乳児湿疹」は、母体からのホルモンの影響がなくなることにより、「皮脂分泌過剰状態」から「急速に乾燥肌傾向」となることによって肌のバリア機能が弱まり様々な湿疹が生じてしまうのです。
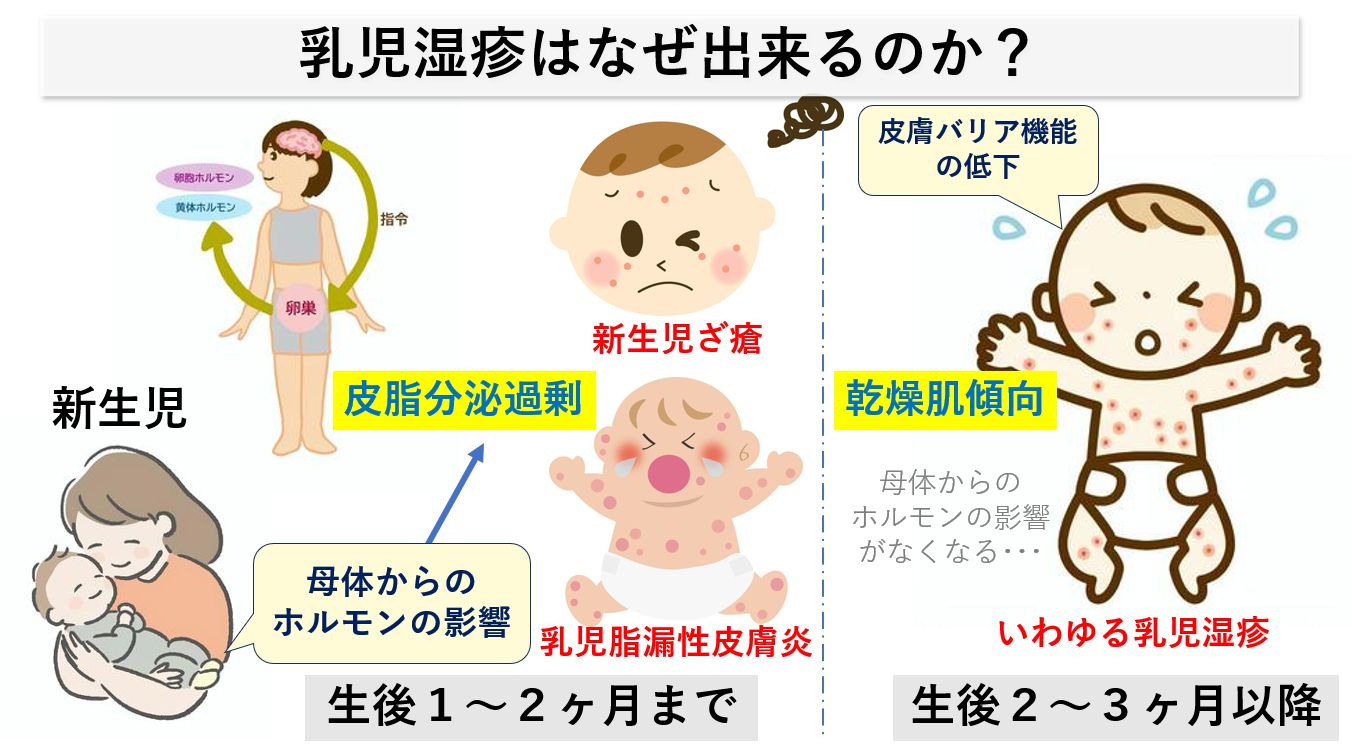
前者2つは原因・対処法が違ってくるので「乳児湿疹」とは別疾患と考えて治療する必要があります(後述)。
乳児湿疹の症状は?
顔まわりの湿疹が、頬・顎周りを中心として出てくることが特徴です。皮疹が悪化すると顔全体に広がることもあります。症状は軽い赤み(紅斑)にはじまり、皮膚のぷつぷつ(丘疹)から膿を伴った膿疱・水疱、ジュクジュクした「ただれた状態(湿潤)」へと進行し、炎症のコントロールが悪いと周囲に拡大する傾向です。
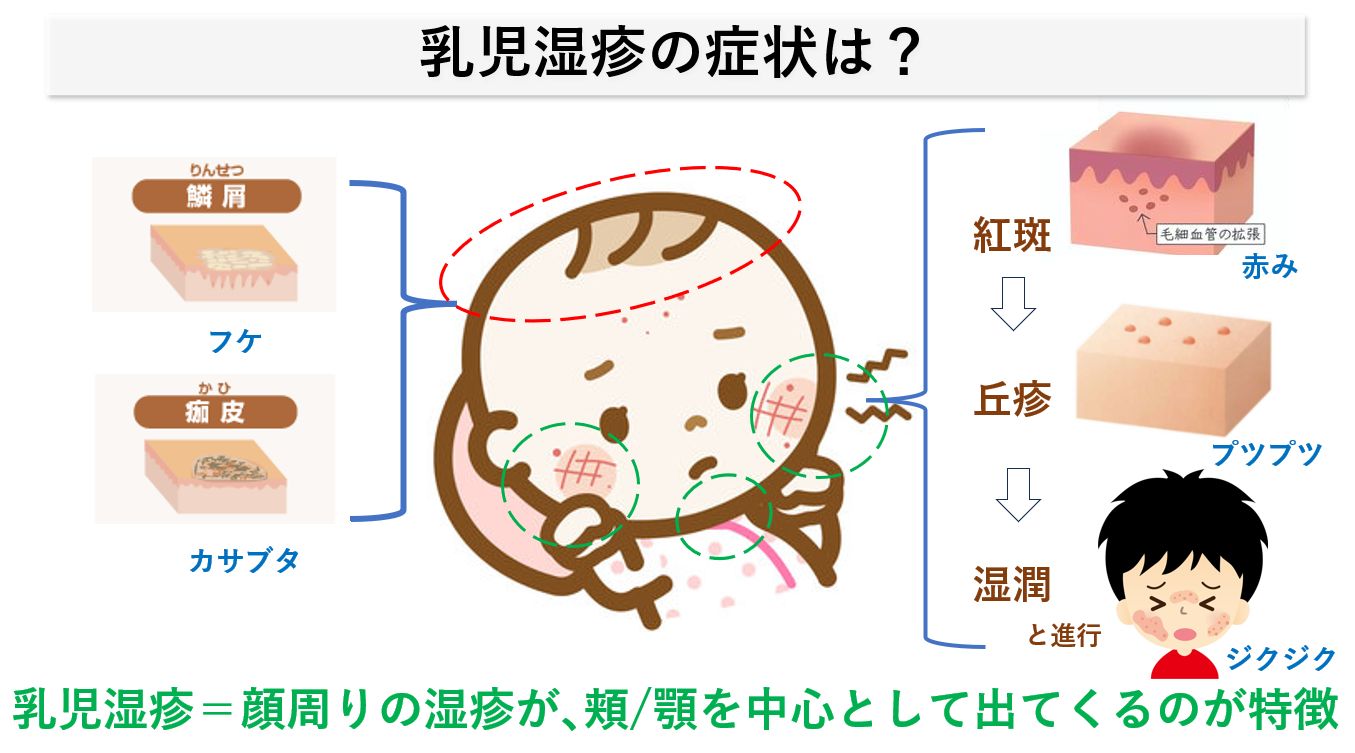
頭皮にも赤ちゃんの湿疹がでることが多く、軽度の赤み・丘疹にはじまり鱗屑(フケ状のカサカサ)、落屑(フケ状態)、結痂(カサブタ)状態と悪化していきます。顔の皮疹が悪化すると、首周囲の皺のあいだなどに加え、体幹や四肢にも皮疹が広がってくることも良くみられます。
乳児湿疹とアトピー性皮膚炎の違いは?(写真)
乳児湿疹とアトピー性皮膚炎の明確な区別はありません。乳児湿疹は「生後~1才くらいまでの赤ちゃんに出来る湿疹の総称」であり、アトピー性皮膚炎の診断基準では、「乳児期においては2カ月以上左右対称の皮疹が慢性・反復性に繰り返されるもの」を乳児におけるアトピー性皮膚炎と定義します。
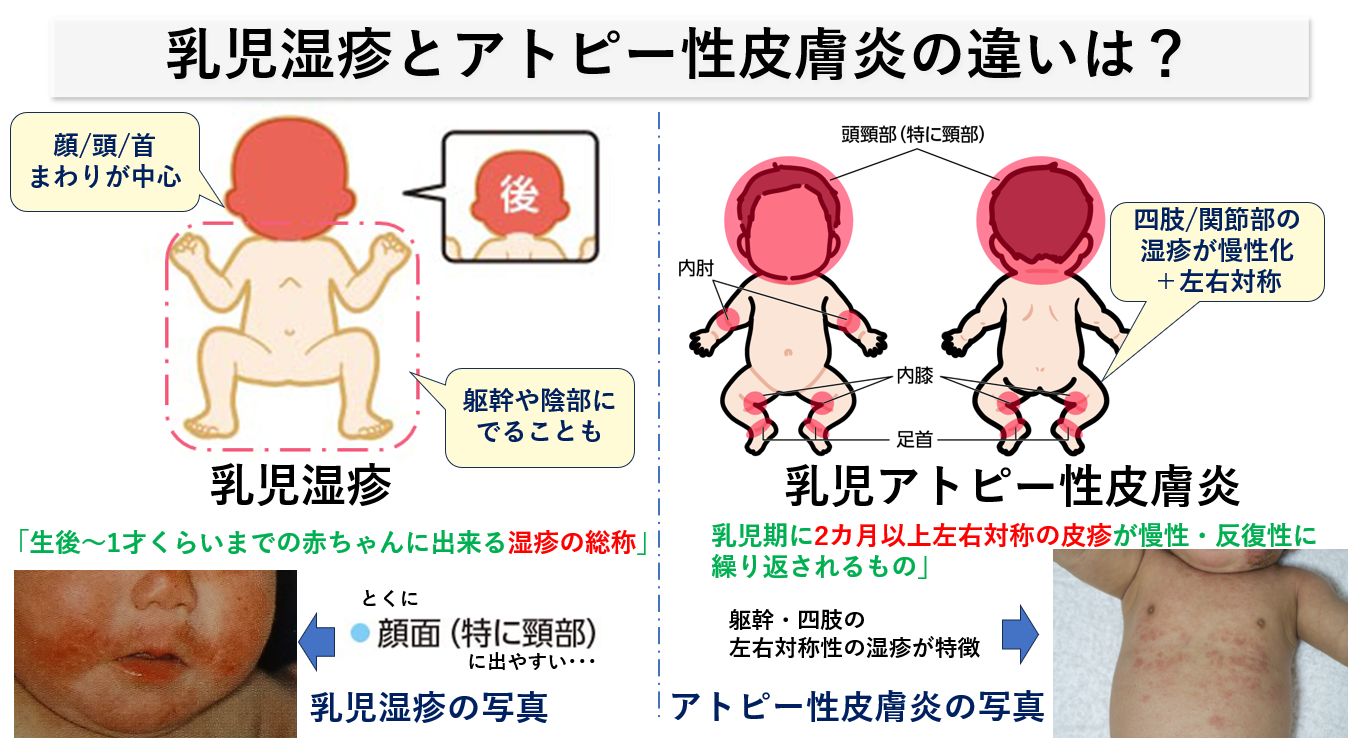 すなわち、生後2,3カ月の乳児湿疹の初期では「アトピーとの鑑別をすることは不可能」なのです。よくお母さま方から「うちの子はアトピーなのでしょうか?」というご質問をお受けしますが、「きちんと治療をして慢性化せず、治ってしまえばアトピー性皮膚炎ではないですよ」とご説明しております。一時期わるい湿疹があっても、きちんとステロイド外用剤でのプロアクティブ療法を行い、治ってしまえばアトピー性皮膚炎ではありません。一方で1才未満でも治療のコントロールが悪く、慢性化したガサガサした皮疹(苔癬化)が左右対称に出現してくればアトピー性皮膚炎とも云えます。
すなわち、生後2,3カ月の乳児湿疹の初期では「アトピーとの鑑別をすることは不可能」なのです。よくお母さま方から「うちの子はアトピーなのでしょうか?」というご質問をお受けしますが、「きちんと治療をして慢性化せず、治ってしまえばアトピー性皮膚炎ではないですよ」とご説明しております。一時期わるい湿疹があっても、きちんとステロイド外用剤でのプロアクティブ療法を行い、治ってしまえばアトピー性皮膚炎ではありません。一方で1才未満でも治療のコントロールが悪く、慢性化したガサガサした皮疹(苔癬化)が左右対称に出現してくればアトピー性皮膚炎とも云えます。
乳児湿疹の治し方の基本
当院では、「顔・頭・体」の部位毎にステロイド外用剤のランク(強さ)を使い分けております。さらに、ステロイド外用剤と保湿はわけて処方することで、皮疹が改善したときにステロイド外用の塗布回数を状態に応じて調整しながら、保湿をしっかり行うプロアクティブ療法をご指導しております。
乳児湿疹の原因は?できる時期はいつ頃?
乳児湿疹の原因は、大きく内的原因と外的な原因とに分けられます。
① 内的な原因となるもの
- 生後2-3カ月より始まる肌の乾燥
- 肌バリアが未成熟である弱い皮膚
- 季節の変わり目などによる体調変化
- 風邪などのあとに起こる免疫調整力の低下
② 外的な原因となるもの
- 洗いすぎ、とくにボディソープ/泡石鹸の使用・沐浴の温度
- 顔を中心にミルク/離乳食での刺激・擦りすぎ
- 首周り、陰部などの皺部分の汗、蒸れ
- 自分で寝返りができず汗/擦れなどの刺激に敏感
- 生後7-8カ月では活動性があがり手足を中心としたかぶれ
- 市販の保湿剤が合わないなど、
以上のことが考えられます。
乳児湿疹ができる時期とピークはいつですか?
いわゆる「乾燥を主体とした乳児湿疹」が出来はじめるのは、母体からのホルモンの影響がなくなる生後2-3ヶ月目からとなります。症状は顔のみの方もいますし、頭皮・からだにも広がってしまう赤ちゃんもいます。頬~顔周りの乾燥は離乳食の始まる生後6ヶ月前後にピークとなり、その後は1才くらいまで乾燥傾向は続きます。顔の乳児湿疹は、正しくステロイド外用剤と保湿でのケアを続けると1才くらいまでにほとんどの方が寛解していきます。
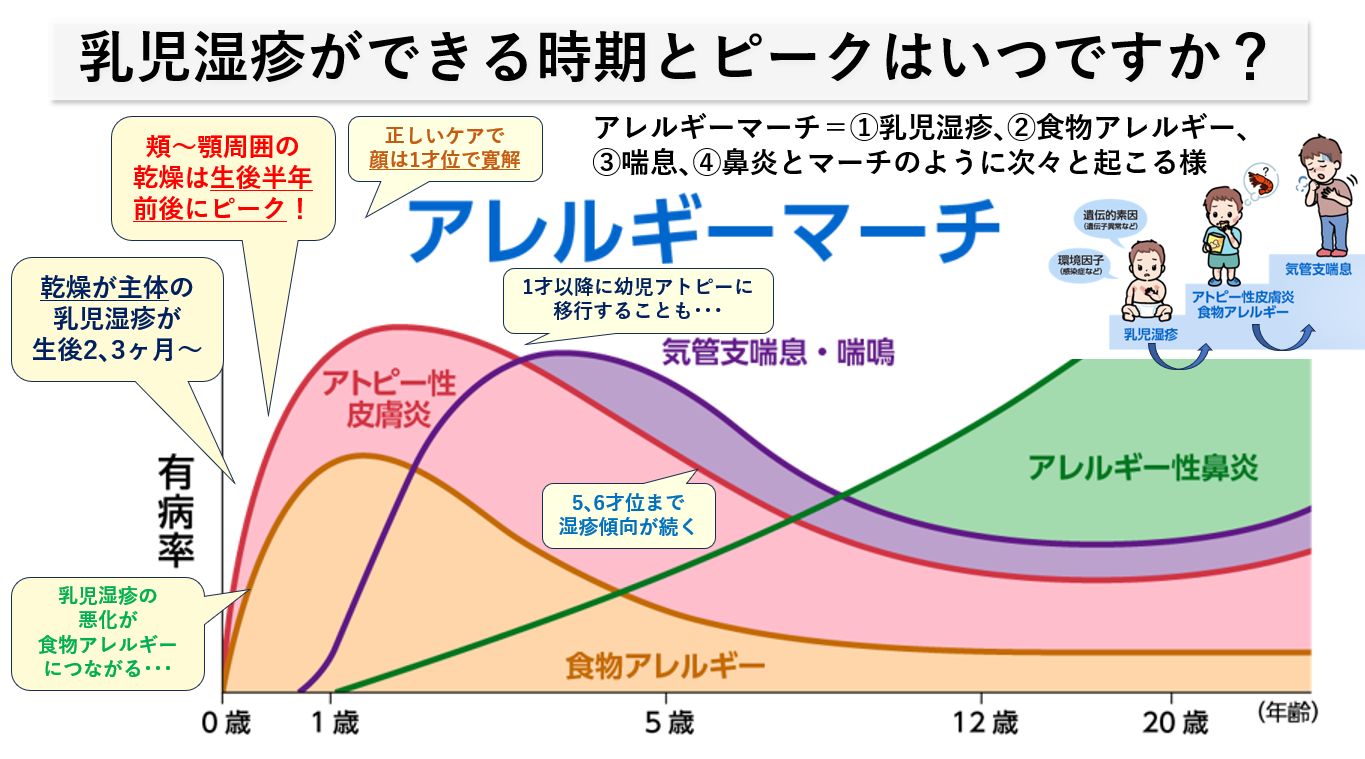
生後2-3ヶ月の顔周りの乳児湿疹に「頭皮の湿疹」も合併する方もいますが、きちんと治療すれば症状が長引く方は多くありません。首周りや脇の下、陰部周りの関節部位では、汗などの刺激で湿疹ができやすく、乳児湿疹の初期から合併することもめずらしくありません。乳児湿疹は、生後3-4か月から体・四肢の湿疹も合併しやすくなり、1才以降は幼児期のアトピー性皮膚炎に移行していきます。乳幼児期に悪化した湿疹もきちんと治療を継続することで、3才までに半数が改善し、5,6才を過ぎるまでに8割近くの方が寛解していきます(※乳幼児アトピー性皮膚炎のアレルギーマーチ)。
【ご注意点】軽症の乳児湿疹では、1才くらいの肌バリア機能が整う時期に自然に治ることもあるかもしれませんが、きちんと皮膚科に通院されず、酷くなった顔の乳児湿疹などでは、1才以降も再燃/悪化を繰り返し、症状が落ち着くまでにかなりお時間を必要とすることがあります。
母乳は乳児湿疹の原因ですか?
母乳の元は、お母さんが食べた食事であり、その栄養中のアレルギー物質が分解されて「血液中から母乳に移行すること」がかつては心配されていました。現在は、母乳が乳児湿疹の原因となることは「稀」とされており、お母さんのバランスの取れた栄養のある食事が、よい母乳のためには大切とされます。
一方で、特定の種類の食べ物の取り過ぎ/食べ過ぎは避けた方が良いでしょう。赤ちゃんの食物アレルギーの原因は、多い順に「鶏卵・乳製品・小麦」となっておりますが、どれも栄養をきちんと取るためには欠かせないものばかりです。1才以降では、「魚卵、ナッツ類」などの頻度が上がってきます。
乳児湿疹ができない子の特徴ってあるの?
なんらかの乳児湿疹/肌トラブルは生後間もない時期には、70%以上の多くの方が経験します。乳児全体の20%程度がアトピー性皮膚炎を発症するとされており、さらにご両親のどちらかにアトピー性皮膚炎があると40%まで罹患率が上昇します。近年は肌バリア機能に対する様々な遺伝子的研究が進んでいますが、「乳児湿疹に掛かりやすいか、掛かりにくいか」は、皮膚のバリア機能に関する体質的な素因が大きく係わってきます。すなわち、正確に個々のお子さんに乳児湿疹ができないかどうかは、分からないのです。

さらにスキンケアも発症率に大きく係わってくると考えられ、生後2-3ヶ月以降に生じる乾燥による乳児湿疹に於いては、「しっかり保湿」をしていくことで発症率がさがるとの報告もあります。入浴後は肌から水分が逃げてしまう前に、早めに市販のなるべく純度の高いワセリンなどで保湿を行うと良いでしょう。
乳児湿疹の病院へいく目安は?
乳児湿疹は、「ほっといても大丈夫?」ではありません。①適切なスキンケア、②赤ちゃんのお肌に合わせた適切な強さのステロイド外用剤、③保湿ケアをしっかり行って、1~2週間で早期に改善させてあげることが大切です。小児科(=小児の内科)でとりあえずお薬を貰って1~2週過ぎたが治らない、すぐに再燃してしまう場合には、小児皮膚科を得意とする皮膚科をさがして早めに受診しましょう。
一方で、皮膚症状のみでなく、発熱/嘔吐などの全身症状もある場合には小児科を優先的に受診した方がよいでしょう。また、①全身的な症状がなく皮膚症状のみの場合や②皮膚がじくじくして赤みがあるなど皮膚症状が強い場合は、はじめから皮膚科を受診した方がよい場合もあります。
乳児湿疹のできる部位は?
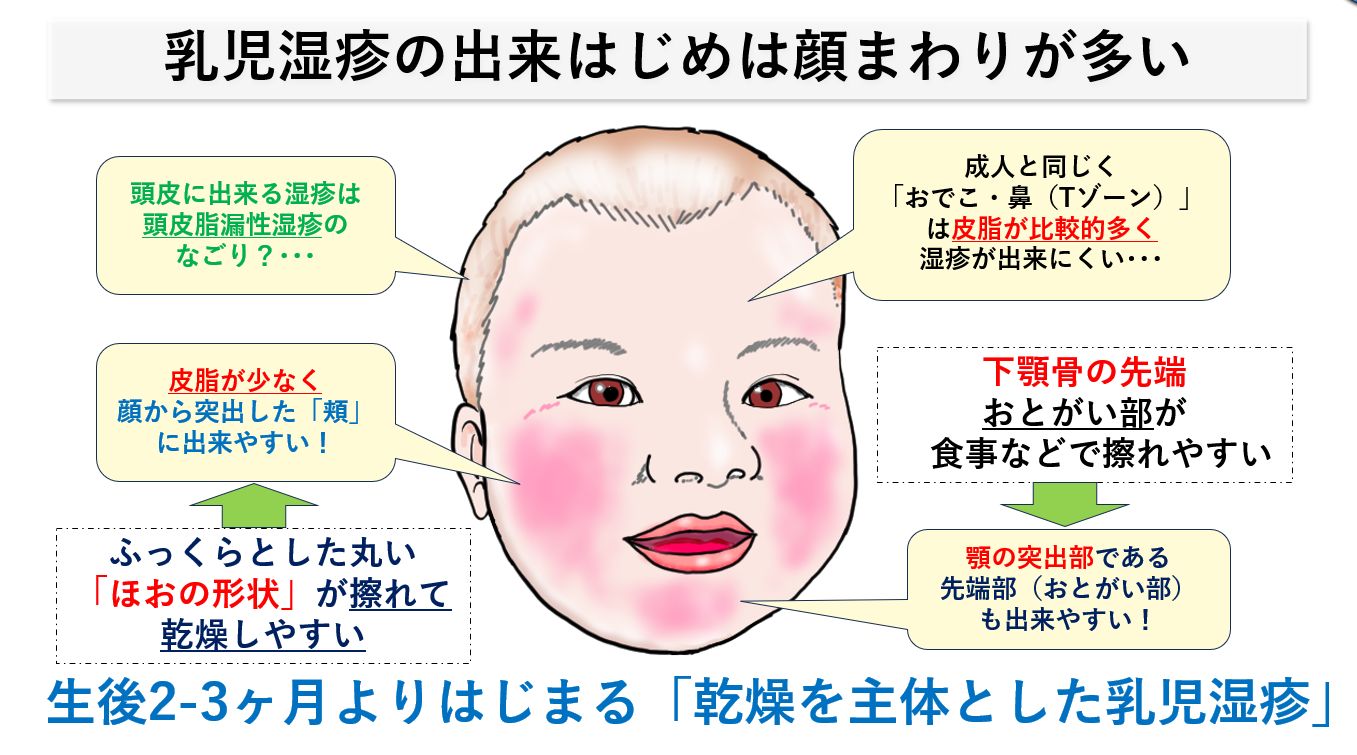
出来はじめは顔だけのことが多い
生後2-3ヶ月よりはじまる「乾燥を主体とした乳児湿疹」では、皮脂が少なく顔から突出した「頬まわり」や顎の突出部である先端部(おとがい部)に湿疹が出やすくなります。赤ちゃんでも成人と同じく「おでこ・鼻(Tゾーン)」は皮脂が比較的多く湿疹が出来にくいのですが、生後2-3ヶ月のふっくらとした丸い「ほほ」の形状が擦れやすく、乾燥しやすいのです。
 生後2-3ヶ月になってミルクをしっかり飲んで体重が新生児の1.5~2倍近くに増えてくると、首周り、腕/手首、太もも/陰部まわり、膝/足首もお肉がつき(皮下脂肪が増え)、むちむちと可愛くなり多くの人が赤ちゃんを「天使のようだ」と感じる特別な時期となります。一方で、このような部位は「汗、擦れ」などの刺激によって湿疹が出来やすくなってしまうのです。
生後2-3ヶ月になってミルクをしっかり飲んで体重が新生児の1.5~2倍近くに増えてくると、首周り、腕/手首、太もも/陰部まわり、膝/足首もお肉がつき(皮下脂肪が増え)、むちむちと可愛くなり多くの人が赤ちゃんを「天使のようだ」と感じる特別な時期となります。一方で、このような部位は「汗、擦れ」などの刺激によって湿疹が出来やすくなってしまうのです。
頭皮~体に徐々に拡大
頭皮にも乳児湿疹ができますが、軽度~痂皮や鱗屑を伴ったやや酷い皮疹など症状はさまざまです。発症時期は、頬~顎周りの顔の乳児皮疹と同時期であることが多く、おそらく生後1-2カ月で軽い「頭皮の脂漏性湿疹」があったものが、顔の湿疹が出るにつれて、顕在化したものと考えられます。通常は、ステロイド外用による正しい治療を行うと1~2ヶ月後には治まってしまいます。
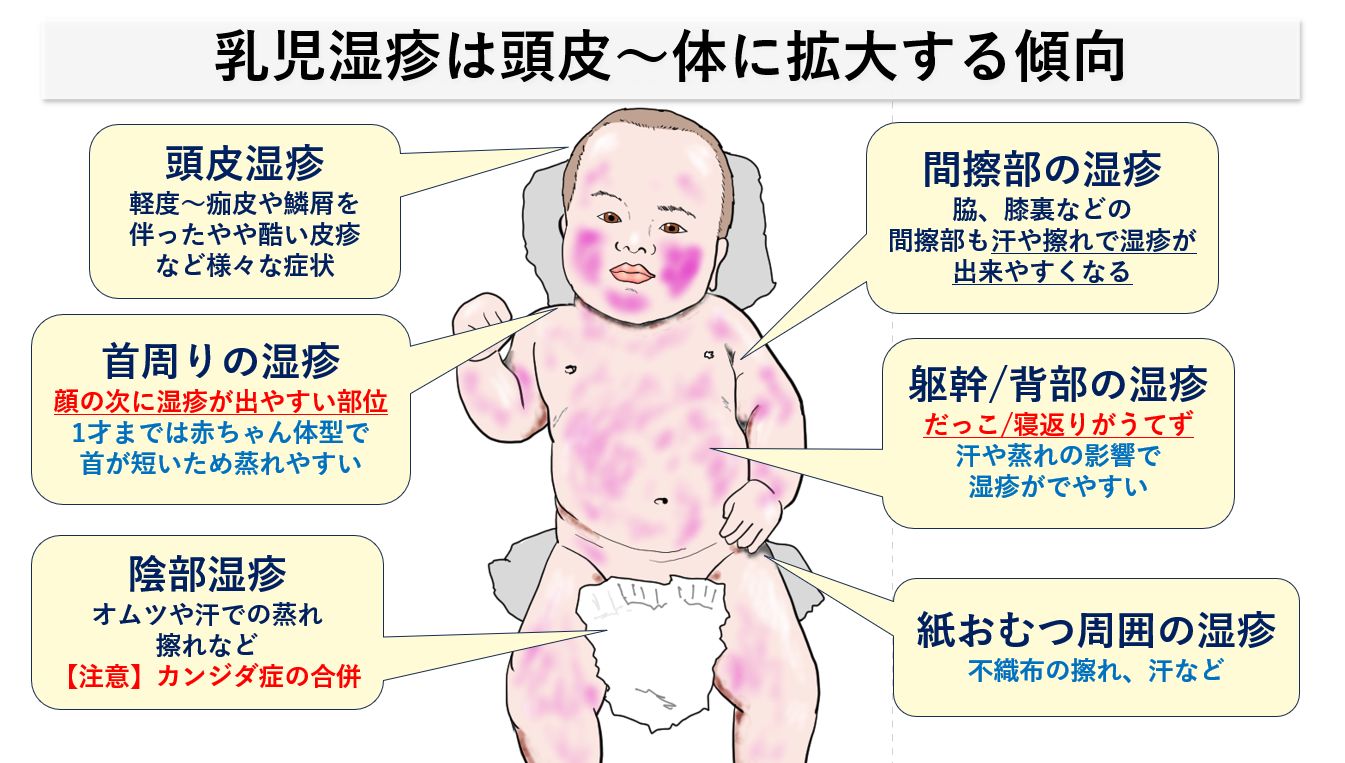
体全体(躯幹・四肢)の湿疹も乳児期にはよくみられます。乾燥肌の状態でたくさん汗をかいてしまう、ボディソープ/泡石鹸での洗いすぎ、衣服や紙おむつの擦れなどが原因となることが多く、さらに上記の顔や間擦部の湿疹の悪化に伴って発症してくることもあります。
乳児湿疹のスキンケアの基本は?
① 入浴と洗い方
入浴時/沐浴時の基本は、お湯は38~40度以下の「ぬるめ」とすることです。なぜならば、皮脂は熱いお湯に容易に溶け出してしまい、乾燥肌を助長しやすいからです。ただし、冬場など寒い時期には、体がひえすぎないように「浴室/脱衣場などを前もって暖めて」おきましょう。
つい手軽に使ってしまうボディソープ/泡石鹸には、「界面活性剤が入っている」ので、使用を避けましょう。乾燥肌用の「低刺激の固形石鹸」を軽く泡立ててやさしく撫でるようにあらい、皮脂は落としすぎないようにします。湿疹が悪化した部分は、少量の石鹸洗いに留めるか、「お湯のみで軽く流す」程度にしてみても良いでしょう。

顔の湿疹が悪化しやすい「頬・顎」では特に擦らないようにやさしく洗ってあげてください。ガーゼ/タオルなどで擦りすぎると、「皮脂がなくなり荒れた皮膚」がさらに乾燥してガサガサになってしまいます。首周り・陰部、四肢の関節などでは、汗/汚れが貯まりやすいので、必ず「首を伸ばす、股を広げる」など関節部位の皮膚をやさしく伸展させ、愛護的に優しく石鹸で洗います。軽く流して、石鹸や汚れが残らないようにしますが、関節部位の皮膚は薄いので、あまり長くお湯を当てすぎないようにします。
陰部に湿疹がある場合には、尿や便などの汚れも悪化原因なので、オムツを替えるたびに軽くシャワーで流すか、市販のプラスチック製の散水瓶などにお湯をいれて洗っても良いでしょう。
② 保湿剤の使用
保湿剤の使用は、入浴後なるべく早めに塗ることが基本となります。バリア機能が低下した乾燥肌では、入浴後に体を拭いたあとに、急速に水分が蒸発してしまい時間と供にどんどん乾燥してしまうので、早めに「保湿による油膜」で保護した方が望ましいとされます。保湿剤は、皮膚の皺に沿ってやさしく塗り伸ばすようにしましょう。
③ スキンケアについて
保湿をしない方がよい?
一部のネットの情報で、「保湿をすると余計に自己治癒力を阻害する」、「保湿をしてしまうと自ら皮脂を産生しにくくなる」などの情報が載っている場合がありますが誤りです。乾燥して荒れた皮膚に保湿を怠るとかえって、湿疹が悪化してしまいますので注意をしましょう。

一方で、ガサガサ/ジクジクして湿疹が悪化した皮膚には、市販の保湿剤や乳液が合わない場合もありますので、皮膚科や小児科で「プロペト」などの純度の高いワセリンの処方をしてもらいます。ジクジクした湿疹の悪化した状態には、ヒルドイド(ヘパリン類似物質)系の保湿も合わない場合がありますので注意が必要です。
ワセリン/クリームの使用について
乳児湿疹の初期で症状が軽い場合には、洗い方を注意して市販の「白色ワセリンやベビーワセリン」などなるべく純度の高いものを使用して、軽く全体にテカるくらい優しく塗り込んであげると良いでしょう。塗布時にはあまり強く擦り込む必要はなく、全体にワセリンで油膜を作るイメージで塗布していきましょう。
乾燥予防のみであれば、市販のヘパリン類似物質クリームやローション、さまざまなセラミド入りのクリームなどが販売されていますので、使ってみても良いでしょう。
乳児湿疹の治療は?
乳児湿疹の治療に「スキンケアと保湿が一番大切」であることは云うまでもありません。プラスして、湿疹の炎症を充分に鎮静化しうるステロイド外用剤が必要となります。現在の所、皮膚炎/湿疹の炎症を効果的かつ速やかに抑えられるお薬は「ステロイド外用剤」しかありません。
ステロイド外用と聞いてしまうと、ご心配される患者さんもおられますが、当院では塗布を継続しても副作用(主として皮膚菲薄化)が起こらない弱めのものを主に処方しておりますので、ご安心下さい。
乳児湿疹を「ステロイド外用剤を使用して」きちんと治しておく意義
- 初期の湿疹の出来はじめたときに、適切な治療が行われないと炎症が悪化して、余計に治りにくくなる。
- 炎症が長引くと、周囲の湿疹の出来やすい部分もアレルギー反応を起こしやすくなり、頭皮・体へと湿疹が広がる傾向となってしまう。
- 顔の肌をステロイド外用剤+保湿ケアにて「きちんと良い状態にしておく」ことが、生後半年から増えてくる「食物アレルギーの予防」につながります。
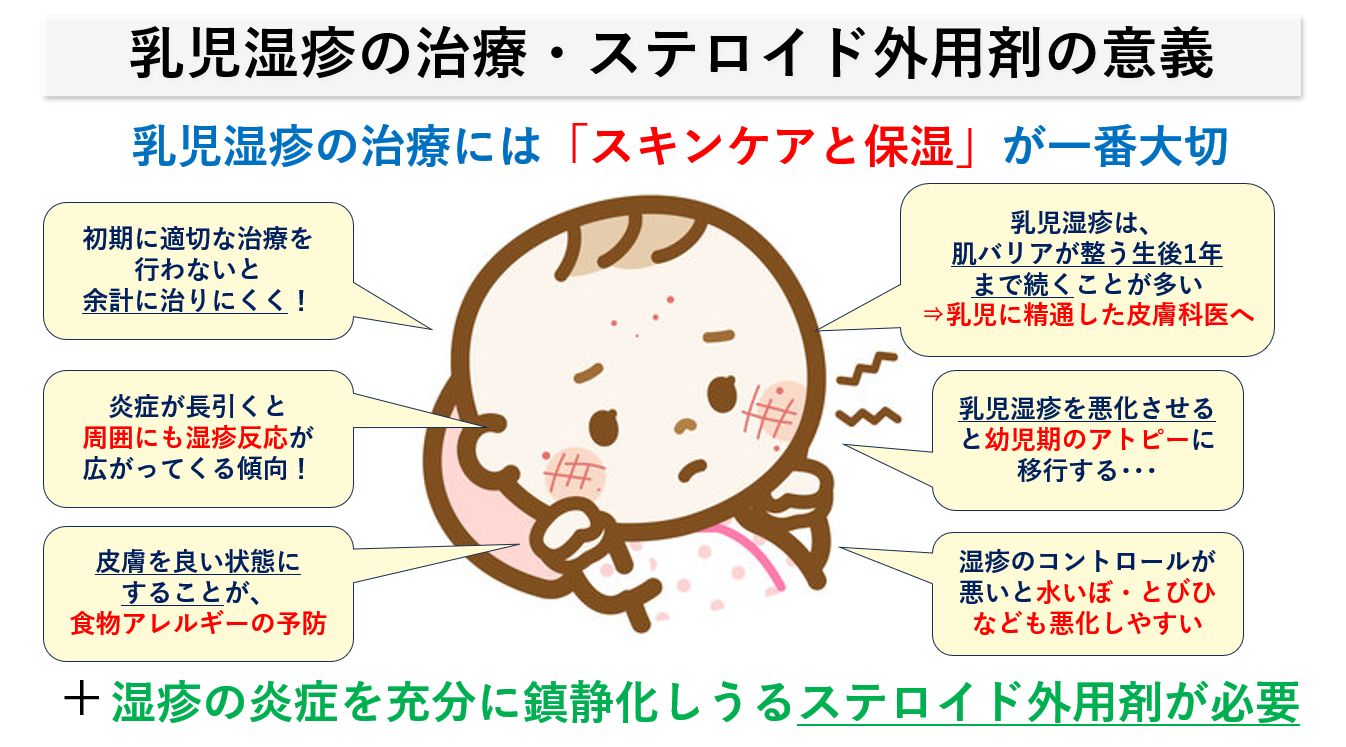
- 乳児期の生後2-3ヶ月~12ヶ月くらいまでは、肌のバリア機能が弱く未成熟であり湿疹が出来やすい状態が続きますので、ステロイド外用剤に精通した皮膚科での治療が必要となります。
- 乳児湿疹の半数では1才を過ぎてから「幼児期のアトピー性皮膚炎」に移行するとされ、生後12カ月までに出来るだけ肌を良い状態にしていくことが大切です。
- 幼児期に合併する「とびひ・水いぼ」等も湿疹のコントロールが悪く、皮膚科にきちんと通院していない方ほど悪化しやすい傾向があります。
【当院からの治療開始に当たってのお願い】
- ネット(特に文責のないまとめサイト・個人のブログ等)にはステロイド外用剤の使用に対して否定的な意見が一部の方々から発信されています。これらのステロイド外用剤を否定するサイトをみないこと、まわりの意見に耳を傾けないようお願い致します。
- 小児においても国内外でステロイド外用剤継続の安全性を証明したデータが多く報告されています。とくに九州大学皮膚科ではアトピー性皮膚炎に対するステロイド外用剤の情報を発信していますので、ご参考にされてください。(※九州大+ステロイドで検索)
- よく当院で処方をうけたあとに、「薬局など」で一部の薬剤師さんから「ステロイドは怖いからなるべく薄く塗りなさい」とか、「良くなったら止めましょう」などと勝手な指導が入ってしまうことがありますが、これも間違いですので、聞き流すようにされてください。

◆お子さんの湿疹を治せるのは、お母さんの冷静かつ正しい判断と愛情です◆
【ステロイド外用剤の塗り方のポイント】
ステロイド外用剤は薄く少しずつ塗っても効果が出ません。塗布する場合は余り薄く伸ばさず軽くテカりが残るくらいが良いでしょう。スキンケア(洗い方や服)・保湿剤を継続してしっかり使うことももちろん大切です!
《ティッシュを塗った部分に置いて逆さにして落ちない位が◎》
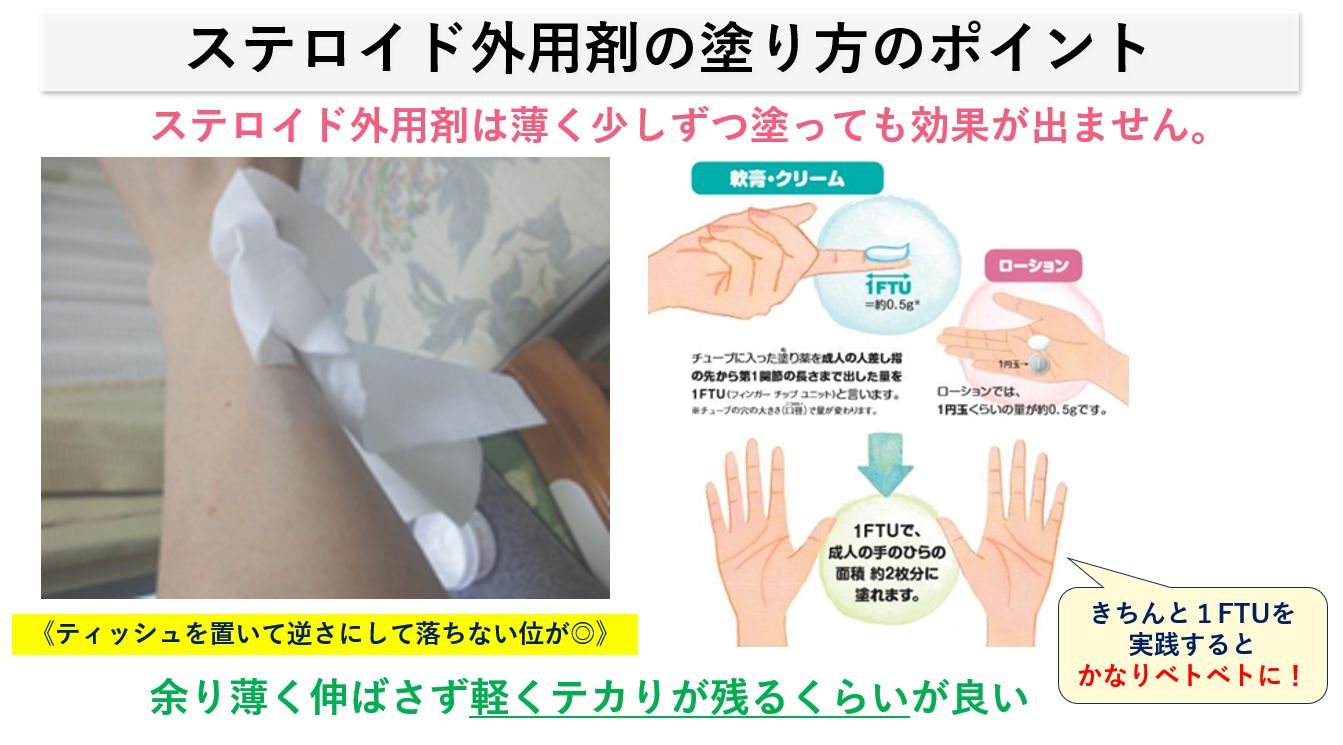
※1FTU=指先関節1つ分が手のひら2枚分;かなりべとつく程度
【ステロイド外用剤を塗る頻度はどうすれば良いの?】
- まず、症状の強いときは1日2,3回ステロイド外用剤を使います。
- さらに上から保湿剤を塗布した方が良いでしょう。保湿剤は1日に何回塗っても構いません。
- 皮疹が改善してきた後がとても大切となり、ステロイド外用治療の効果が出ると4,5日程度で症状が改善しますが、皮膚が一見きれいになっても肌の中には炎症がくすぶっている状態です。
- この時点でステロイド外用剤を止めてしまうとすぐに炎症が再燃します(リアクティブ療法)。肌がザラつくときは、1日2回~1-2回と塗布を続けることが大切となります。かなり状態が良くなればステロイド外用剤は1日1回程度とし、皮疹がほぼ見られなくなってから、さらに塗る頻度を2日に1回と落としていきます。症状が完全に消えて「つるつるの正常な皮膚」になってからも週2-3回と塗布を予防的に続けることを《プロアクティブ療法》と云います。
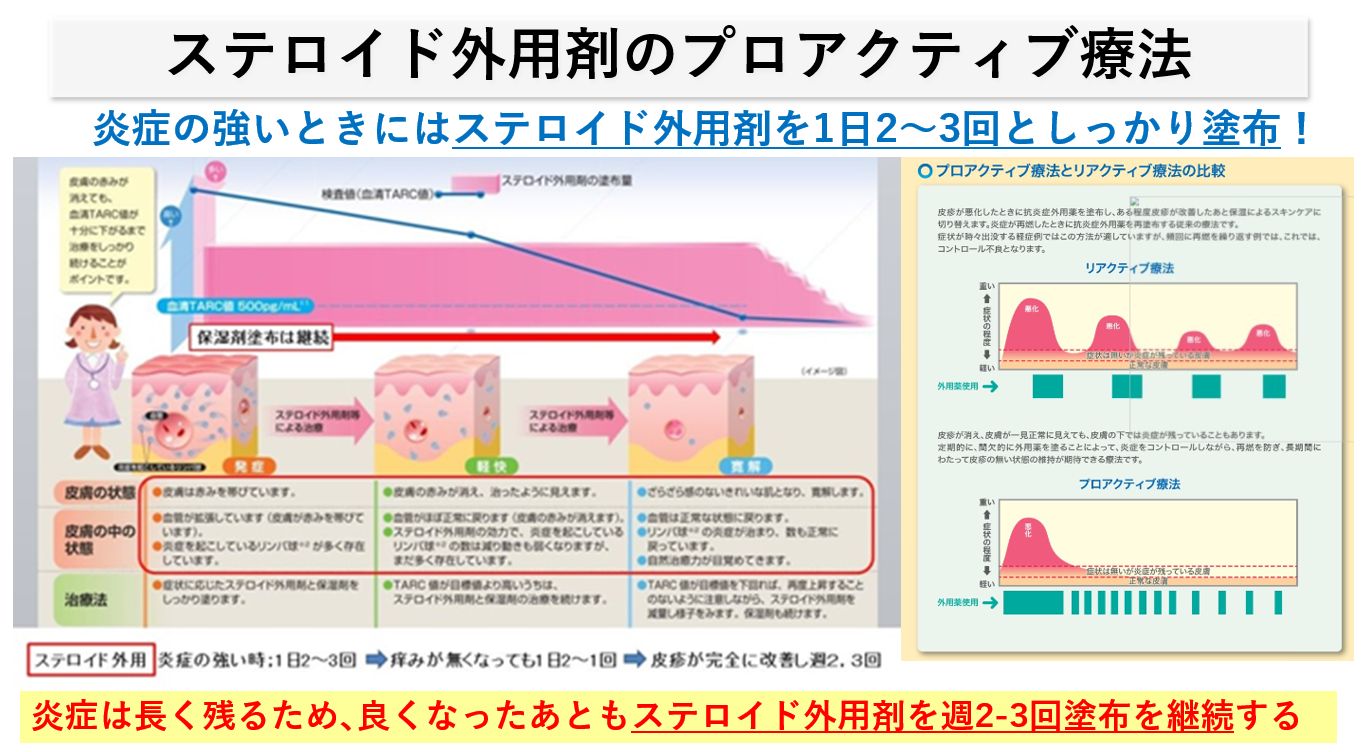
状態が良くなってからも少しずつ塗布することで、「皮疹の再燃を予防し、かつ長期に皮膚を良い状態に保つこと」が様々な研究から明らかになっており、かつトータルのステロイド外用剤の使用量も減るとされます。
《ステロイド外用のプロアクティブ療法と保湿ケアと継続》
当院の乳児湿疹の処方について
ステロイド外用剤のランクは、強い順に【1群(ストロンゲスト)、2群(ベリーストロング)、3群(ストロング)、4群(ミディアム)、5群(ウィーク)】の5段階に分かれております。基本はお子さんの顔には一番弱いウィークのステロイド外用剤、体にはミディアムクラスのステロイド外用剤を出しております。
また、プロアクティブ療法を実現するために部位毎に保湿剤が出されますので、どうしても外用剤の種類が多くなってしまいます。
具体的なスキンケア・塗布方法はスタッフからお話させていただきますが、お薬の管理のために紙のお薬手帳の作成と持参をお願いしております。アプリやマイナ保険証では、視認性が悪く、かつ混合割合や塗布部位などの情報が抜け落ちてしまうことがあり、お薬の長期管理には向きません。ご理解/ご協力のほどお願い申し上げます。
ステロイド外用剤以外の新薬について
① プロトピック軟膏小児用(免疫抑制剤)は、2才以上のお子さんが適応ですが、2才未満については安全性が確立されていないため、使う事ができません。ステロイド外用剤と違い、皮膚菲薄化が起きないため湿疹の長期コントロールに向いています。
② コレクチム軟膏0.25%小児用(JAK阻害薬)は生後6カ月以上の小児に使用可能です。但し、単独での炎症鎮静化は期待できず、ステロイド外用剤で炎症が残るときに併用すると良い印象です。
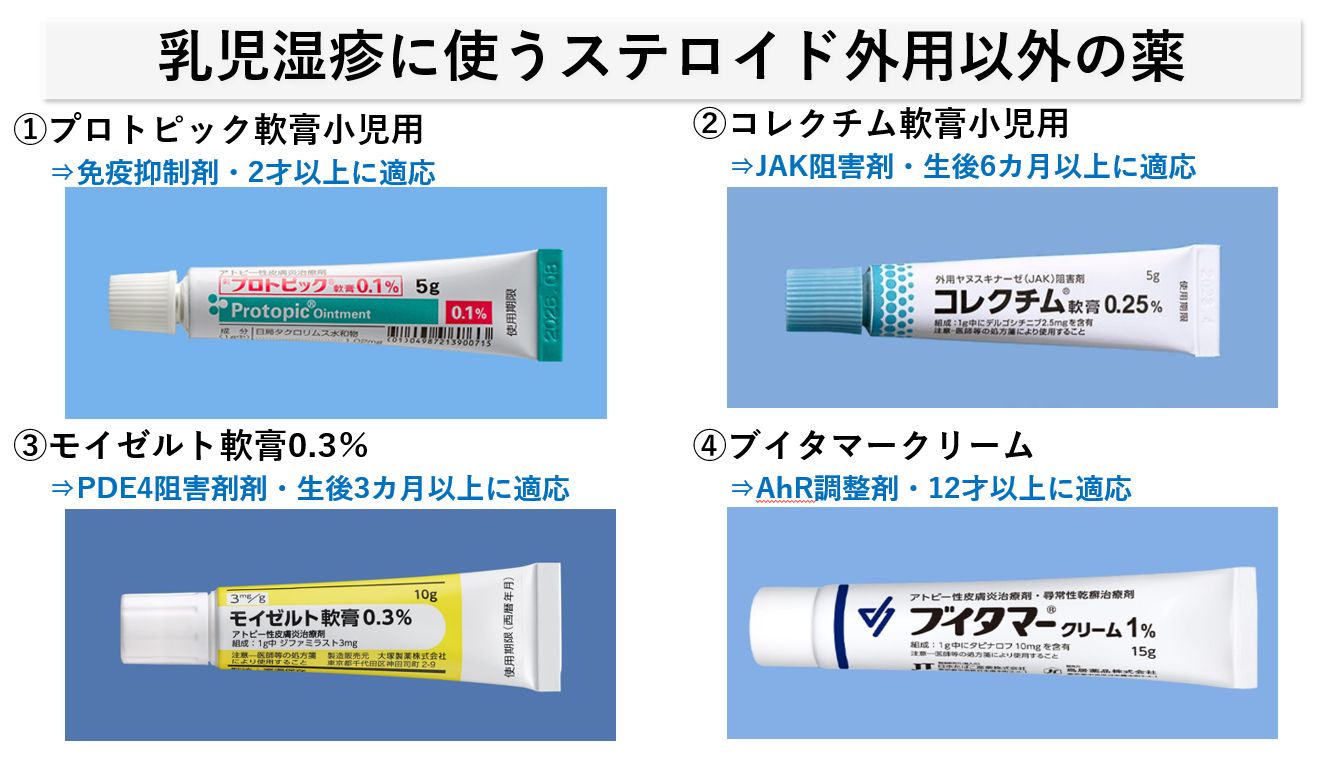
③ モイゼルト軟膏(PDE4阻害薬)は生後3カ月以上の乳幼児から使用可能です。ただし、単独での炎症を抑える作用は弱く、徐々に効果を発揮するお薬のため、ステロイド外用剤のみで症状が落ち着かないときに一緒に使っていくと良いでしょう。
④ ブイタマークリーム(AhR(芳香族炭化水素受容体)調整薬)は、12才以上のアトピー性皮膚炎のお子さんに使えるお薬です。徐々に皮膚の炎症や痒みをおさえ、バリア機能改善を図っていくお薬です。
以上、どの外用剤もステロイド外用剤のような速効性はなく、現在もステロイド外用剤による皮疹のコントロールが乳児湿疹の基本であることはかわりません。
乳児湿疹の鑑別疾患は?
乳児湿疹の鑑別疾患・合併症としては下記のものが挙げられます。
- 乳児脂漏性皮膚炎/新生児ざ瘡
- おむつ皮膚炎/カンジダ症
- とびひ
- 汗疹(あせも)
- 虫さされ
- 水いぼ
- 接触性皮膚炎
乳児湿疹のQ&A
いつ頃にまた受診すれば良いですか?
赤ちゃんの皮膚はデリケートで、かつ治癒力も高いため治療がきちんと効果を発揮するとすみやかに改善します。一方で、保湿がたりなかったりスキンケアに問題があると治らないこともあります。初診でお掛かりになった患者さんは1週間後の再診をお勧めしております。
ステロイド外用剤はいつ止めたら良いですか?
とても良くあるご質問なのですが、乳児期の湿疹は顔の乾燥が生後半年でピークとなり、1才くらいまで続きます。ステロイド外用剤を自己判断で止めて、保湿のみとしてしまうと徐々にまた悪化してしまうことがあります。プロアクティブ療法を実現するためには、すぐに止めないことをお勧めしております。
離乳食は普通にはじめても問題ないでしょうか?
生後6カ月前後で離乳食をはじめるのが一般的ですので、その前にしっかりと乳児湿疹の治療を行い、頬・顎・口周りの皮膚を良い状態にしておくのが基本です。離乳食をあたえる前に保湿剤を塗布しておくと、食物かぶれの予防になります。離乳食は一気にすすめず、通常の場合は1日1種類ずつで小さじ1杯など少量ずつ様子をみながら始めます。
食べた後に皮膚が赤くなってしまうのですが?
食物アレルギーは食べ物を摂取してから、15分~1,2時間以内に症状がでることが多く(即時型反応)、皮膚のあかみ・じんましん・下痢・嘔吐などのアレルギー症状が現れます。新しい食材は夕方を避けて、小児科などを受診しやすい午前中に与えたほうが、何かあった場合に対処がしやすいでしょう。
病院に掛かったときにどのような時間経過でどの食材が疑わしかったかを、メモなどに残しておくと良いです。
食物アレルギーがあるか心配です。
離乳食のあとにアレルギー症状が出る場合には、食物アレルギーを疑って血液検査をする場合があります。当院では小児の血液検査には対応しておりませんので、小児科へご相談ください。検査は、それぞれの食べ物に対する特異的IgE抗体検査が生後6カ月目以降から可能となっております。
本格的な食物アレルギーに対する皮膚検査(プリックテスト)・食事指導などは「アレルギーを専門としている大学病院の小児科」にご紹介しております。
乳児湿疹のまとめ
乳児湿疹のお子さんを拝見すると、他医に何度か掛かったのに治らないという方もお見かけ致します。顔に4群のミディアムクラスのステロイド外用(ロコイド・アルメタ等)が出されていることが多く、それでは継続して塗布する指導ができません。もう一段階弱いウィークのお薬でも、余程ひどい乳児湿疹でなければ対応可能です。
また、近年赤ちゃんのお店にいくとよく売られている「泡石鹸やボディソープ」も、子育てでお忙しい中大変便利ではあるのですが、「もれなく界面活性剤」が入っているので、湿疹ができやすい赤ちゃんのお肌には強すぎることが多いのです。敏感肌/乾燥肌用の固形石鹸は、薬局などで売られています(※コラージュD石鹸など)。

赤ちゃんは成長に従って、出やすい湿疹も変わってきます。まだ寝返りがうてない時期には、汗で背中に湿疹がでてしまうこともあります。また、陰部では間擦疹という湿疹もでるのですが、皮膚カンジダ症も合併することもあり、それぞれの時期/状態に応じたケアの指導を行っていく必要があります。