もくじ
白斑(尋常性白斑・白なまず)とは?
白斑(vitiligo)とは、正式には尋常性白斑と呼ばれ、メラノサイトが減少・消失することにより境界明瞭な脱色素斑が大小さまざまな形で出現する「後天性の難治性皮膚疾患」です。白斑を呈する病気には、脱色素性母斑・炎症性色素脱失・サットン母斑・老人性白斑など様々ありますが、最も多いタイプの白斑が60%を占める「尋常性白斑(俗に白癜・しろなまず)」です。
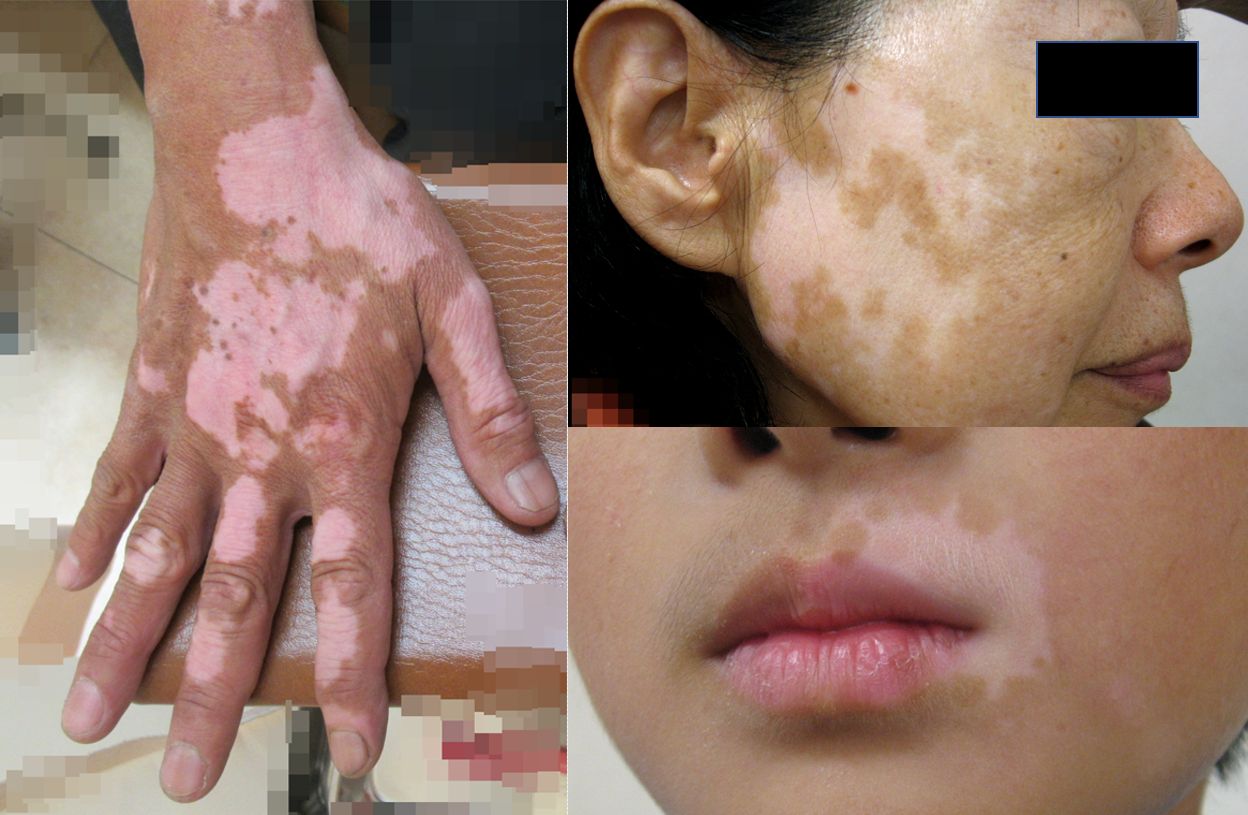
原因は、リンパ球の過剰な働きが自分自身のメラニン細胞の働きを抑制することによって生じる一種の自己免疫疾患と考えられています。症状としては、鎮静期と憎悪期を繰り返しながら徐々に拡大していくのが特徴です。ストレスや外的な刺激で悪化することもあり、甲状腺疾患などを合併することもあります。
好発年齢は「小学生くらい~30代」に発症することが多いのですが、高齢者に出現することもあります。有病率としては人口の1~2%に発生するとされ、全国で15万人ほどの患者さんがいます。男女差はありません。
病型には、①初期症状としての限局型、②ある神経領域にのみに出る分節型・③全身に拡大していく汎発型などの分類があり、頭皮に生じると白毛となります。白斑に掛かった芸能人では、森光子さん・マイケル・ジャクソンさんが有名です。

治療はステロイド外用・活性型ビタミンD3軟膏、免疫抑制剤軟膏の他に、ナローバンドUVB・エキシマライトなどの「紫外線療法」が主として行われます。難治性のものでは、手術療法(ミニグラフト・表皮水疱蓋移植)なども行われます。治療に反応がわるく広がってしまったものでは、メイクアップなどで目立たなくする治療も選択枝ですが、現在まで白斑は難病指定とはなっていません。人にうつったり、寿命に係わる病気ではありません。
※以下、都合により工事中です